
Бесплатный фрагмент - Как улучшить пищеварение
То, о чём мало говорят врачи
«Счастье — это хороший счёт в банке, хороший повар и хорошее пищеварение»
Жан-Жак Руссо, французский деятель эпохи Просвещения 1712–1778
Вместо предисловия
Идея написания этой книги зародилась давно. Чем больше я погружалась в проблемы пациентов с расстройствами пищеварения, тем отчётливее понимала, что людям попросту не хватает качественной информации о том, какие действия нужно предпринимать для того, чтобы сохранить здоровье пищеварительного тракта. А это очень важно. Никогда не устану повторять, что здоровье кишечника — это фундамент всего нашего здоровья.
В клинической практике я очень часто сталкиваюсь с тем, что пациенты после консультации специалистов получают очень скудные рекомендации, которые в большинстве случаев касаются только медикаментозного лечения: какую таблетку пить, когда и как долго. И в подавляющем большинстве случаев это не решает проблему; либо решает, но на короткий срок.
В лечении и профилактике большинства расстройств желудочно-кишечного тракта главную роль играет коррекция питания и образа жизни. Скажу больше: именно огрехи в питании зачастую приводят к тому, что у людей появляются те или иные расстройства.
Вы должны понимать, что наш кишечник эволюционно не приспособлен к таким количествам простых сахаров, трансжиров, крахмала, глютена и других «прелестей» так называемого западного типа питания. Употребление таких продуктов не проходит бесследно для пищеварения. И с этим нужно работать! А по факту чаще всего пациент получает на приёме формальные шаблонные фразы-рекомендации по типу «не ешьте кислого/солёного/жирного/жареного». А порой даже и это не оговаривается, и всё лечение сводится только к приёму препаратов. Никакие лекарства не помогут вам избавиться от проблем с пищеварением, если вы не измените образ жизни и характер питания.
За годы работы у меня сложилось стойкое понимание того, что чем лучше пациент осведомлён о своей проблеме, тем больше будет его приверженность к лечению. Именно этим вопросам и посвящена моя книга. Приятного прочтения!
Введение. Второй мозг или кишечник — всему голова
К сожалению, большинство людей уделяют здоровью кишечника незаслуженно мало внимания, считая, что функция данного органа — исключительно переваривание пищи. Но так ли это? Благодаря исследованиям ученых за последние несколько десятков лет представления о роли кишечника в нашем организме изменились в корне. В данной главе речь пойдёт о том, как состояние кишечника влияет на наше общее самочувствие, состояние кожи, настроение, способность сосредоточиться и, конечно же, иммунитет.
Как кишечник управляет нашим самочувствием
Как известно, заболевания кишечника сопровождаются рядом малоприятных симптомов, к которым относится вздутие, повышенное газообразование, тошнота, урчание, тяжесть и боль в животе, нарушение стула (запор, понос или их чередование). Пожалуй, ни у кого не вызывает сомнения тот факт, что наличие перечисленных симптомов существенно снижает качество жизни человека. Неустойчивый стул, вздутие живота и избыточное газообразование нередко становятся причиной социальной дезадаптации человека. Неоднократно на приёме мне доводилось слышать откровения пациентов по типу «Доктор, я стесняюсь находиться в коллективе, у меня громко бурлит живот» или «Из-за повторяющихся поносов я не могу позволить себе путешествия или, хотя бы, более-менее длительные прогулки, ведь я буквально привязан к туалету». Возможно, на первый взгляд может показаться, что это не такая уж страшная проблема. Подумаешь, от вздутия в животе никто не умирал. Да, действительно, расстройства пищеварения не являются смертельными. Однако длительное существование проблем такого рода может нанести серьёзный вред здоровью. Кроме того, длительно существующие проблемы пищеварительного тракта становятся причиной хронической усталости, вялости, повышенной утомляемости от привычных нагрузок, снижения настроения и концентрации внимания.
Как кишечник влияет на кожу
Очень часто обратившись с какой-либо кожной проблемой к дерматологу, пациент получает рекомендацию обратиться к гастроэнтерологу. Многие искренне недоумевают зачем это нужно. И действительно: причем тут кишечник, если человек страдает проблем с кожей? Однако не спешите впадать в скепсис и негодовать. Кишечник и кожа — это органы, между которыми существует уникальная взаимосвязь. Более того, с полной уверенностью скажу: если ваш дерматолог порекомендовал вам проверить желудочно-кишечный тракт, это говорит о хорошей осведомлённости и профессионализме специалиста.
Кишечная микрофлора играет, пожалуй, первостепенную роль в поддержании здоровья кишечника и всего человеческого организма. Длительное время чуть ли не единственной «кишечной» виновницей высыпаний на коже считалась бактерия Helicobacter Pylori. Ко мне на приём нередко приходили пациенты, направленные от дерматологов с одной лишь только целью: узнать, если ли у пациента эта злосчастная бактерия и, если есть, устранить ее. К счастью, с годами накопилось много научной информации, и теперь мы точно знаем, что помимо Helicobacter Pylori в кишечнике есть масса других патогенных бактерий, которые так же могут провоцировать кожные заболевания.
Кроме того, существует такое состояние, как синдром повышенной эпителиальной проницаемости. Его еще можно встретить под названием «синдром дырявого кишечника». Это состояние, при котором нарушаются плотные контакты между клетками эпителия. Как следствие, стенка кишечника становится похожей на решето и пропускает в системный кровоток токсичные продукты жизнедеятельности бактерий, которые накапливаются, главным образом, в коже и становятся причиной заболеваний. Во многих зарубежных исследованиях было показано, что у лиц, страдающих хроническими заболеваниями кожи, имеет место повышенная проницаемость кишечной стенки.
К примеру, на сегодняшний день уже совершенно точно известно, что одной из главных причин атопического дерматита, столь широко распространённого среди населения всех возрастных групп, является как раз «синдром дырявого кишечника».
Нельзя не упомянуть о том, что причиной кожных заболеваний иногда выступают заболевания печени, поджелудочной железы и желчного пузыря. К примеру, проблемы с кожей могут возникнуть вследствие нарушения оттока желчи и хронического воспаления желчного пузыря. В этом случае развивается холестаз — застой желчи, который лабораторно нередко проявляется в виде повышенного билирубина, щелочной фосфатазы и гаммаглутамилтранспептидазы (сокращённо — ГГТП). Выраженный застой желчи часто проявляется появлением различных высыпаний на коже и кожным зудом.
Перечисленные выше сбои в работе пищеварительного тракта отражаются не только на состоянии кожи, но и на состоянии её производных — волос и ногтей. Это может выражаться в виде повышенной ломкости и выпадения волос, их тусклостью, ломкостью ногтей, резким запахом пота.
Поэтому если вы страдаете от прыщей, угревых высыпаний, кожной пигментации, сухости, дерматитов, псориаза, акне, розацеа — обязательно проверьте свой кишечник. Помните: красота внутри — залог красоты снаружи.
Как кишечник влияет на иммунитет
Не все знают о том, что кишечник оказывает колоссальное влияние на состояние иммунитета. Более того, можно смело утверждать, что кишечник — это самый большой орган иммунной системы. Его слизистая оболочка сосредоточивает в себе 25% иммунологически активной ткани. Было подсчитано, что около 80% всех иммунных клеток находятся именно в кишечнике. Известно, что иммунная система кишечника состоит из клеточных (Т и В лимфоциты, макрофаги и т.д.) и структурных элементов, к которым относится аппендикс, мезентериальные лимфатические узлы, пейеровы бляшки (лимфатические скопления тонкого кишечника). Кроме того, естественная защитная система кишечника представлена микрофлорой. Надо отметить, что интерес к кишечной микрофлоре в последние десятилетия активно возрос. В ряде исследований было показано, что заселение пищеварительного тракта определёнными штаммами бактерий обеспечивает устойчивость организма к множеству инфекционных возбудителей.
Наш кишечник первым принимает на себя удар антигенов внешней среды: токсины, бактерии, вирусы, паразиты, канцерогенные вещества и т. д. Именно благодаря слаженной работе этого органа мы длительное время защищены от негативного воздействия факторов окружающей среды. Поэтому жизненно необходимо стремиться создавать условия для поддержания здоровья кишечника.
Как кишечник управляет нашим настроением
Кишечник человека по праву считается вторым мозгом. В нем вырабатывается почти 90% серотонина и около 50% всего дофамина, которые активно используются нейронами нашего головного мозга. В свою очередь, при ряде кишечных заболеваний в разы сокращается выработка дофамина и адреналина. Как следствие, человек начинает страдать от усталости, становится подавленным, ему трудно сосредоточиться на чем-либо.
О том, что микрофлора кишечника влияет на наше поведение, впервые заговорили в начале 2000-х. Был проведен интересный эксперимент, в ходе которого установили, что мыши, лишённые кишечных бактерий, тяжелее реагируют на стресс. Несколько позднее появились данные, что присутствие или отсутствие бактерий в пищеварительном тракте оказывало влияние на активность 40 (!) генов в нервных клетках. Дальнейшие эксперименты показали, что кишечные микроорганизмы синтезирует большое количество нейроактивных веществ, через которые могут оказывать влияние на головной мозг. В частности, было выявлено, что ряд бактерий способен вырабатывать гаммааминомасляную кислоту, или ГАМК, которая стимулирует работу определенных зон головного мозга и, в частности, влияет на эмоциональный центр. Именно на основе ГАМК созданы успокоительные препараты, такие, как валиум, клоназепам, ксанакс и другие.
В одном исследовании было показано, что преобладание определенных видов бактерий в кишечнике способно вызывать тревожное расстройство и даже проявления депрессии. В то же время в другом эксперименте было выявлено, что приём пробиотиков сокращает длительность послеродовой депрессии. Без преувеличения скажу, что интерес к данной теме будет только расти.
Как видим, функция кишечника заключается не только в переваривании пищи и всасывании питательных веществ. Это могущественный орган, который по праву считается вторым мозгом. Помните: здоровый кишечник — залог здоровья и молодости всего организма.
«Кто долго жуёт, тот долго живёт»
Народная мудрость
Глава 1. Где начинается пищеварение, или почему важно уметь правильно жевать
Умеете ли вы правильно жевать? Задумывались ли когда-нибудь над тем, как вы пережёвываете пищу? Думаю, что нет. Практически всегда этот процесс происходит, как говорится, на автомате. Мало того, в современном мире мы настолько привыкли жить в быстром темпе, что на приём пищи совсем не хватает времени, всё происходит на бегу.
За последние несколько лет я заметила интересную тенденцию: доля пациентов с функциональными расстройствами пищеварения, обращающихся ко мне на приём, неуклонно растёт. Говоря о функциональных расстройствах, я имею в виду такие состояния, которые не сопровождаются нарушением структуры органа, но дают очень яркую клиническую картину. На консультацию приходит всё больше и больше пациентов, которые жалуются на тяжесть сразу или вскоре после еды, а также на отрыжку и изжогу. Нередко пациенты описывают свои жалобы фразой «у меня ничего не переваривается», «еда камнем падает в желудок». Среди жалоб особенно хочу выделить чувство раннего насыщения и переполнения в животе после еды. Можно сказать, что человек съедает 1—2 ложки, а ощущения такие, будто он «слона проглотил». В основе этих расстройств чаще всего лежит нарушение моторики ЖКТ. И одной причин нарушения моторики является неправильное жевание.
Как же нужно жевать, чтобы не нарушать работу пищеварительной системы? Общепринятых рекомендаций по этому вопросу нет, однако большинство авторов сходятся во мнении, что каждый кусочек пищи должен быть пережёван 32 раза. А мы в лучшем случае делаем это всего 8—10 раз. Подчёркиваю: в лучшем случае!
Зачем же нужно тщательно пережёвывать пищу? Причин несколько:
• пережёвывая пищу, мы измельчаем её на мелкие частички, благодаря чему увеличивается площадь её поверхности для контакта с пищеварительными соками
• процесс жевания стимулирует выработку слюны
Как известно, процесс переваривания пищи начинается сразу в ротовой полости. В слюне содержатся пищеварительные ферменты: амилаза (обеспечивает переваривание крахмала) и липаза (начинает переваривание жиров). Таким образом, быстрое жевание блокирует переваривание пищи — жевание стимулирует выработку соляной кислоты и желчи
Если говорить проще, то пока мы жуем, в пищеварительной системе начинают просыпаться все механизмы, ответственные за процессы пищеварения
• жевание обеспечивает усвоение важнейшего компонента пищи — белка
Запомните раз и навсегда: в желудке зубов нет! И если мы тщательно не измельчим зубами кусок мяса или рыбы, белок не сможет усвоиться. Он окажется непосильным грузом для пищеварительной системы. В результате неполноценно переработанный белок будет в неизменённом виде продвигаться дальше и подвергнется гниению в кишечнике
• длительное жевание защищает от переедания и набора веса
Как известно, чувство насыщения приходит к нам не сразу, а спустя какое-то время. На эту тему есть очень ёмкое высказывание: «Если ты не доел — значит, ты наелся. Если ты наелся — значит, ты переел. Если ты переел — бойся, ибо ты отравился». В этом высказывании идеально всё. Не просто так говорят о том, что из-за стола надо вставать с чувством легкого голода. Чувство насыщения приходит чуть позже, как правило, спустя 15—20 минут после еды
Как же приучить себя правильно жевать? Сразу скажу, что это дело привычки, а на выработку любой привычки, особенно полезной, требуется время. Советую делать следующее:
• ни в коем случае не принимайте пищу за просмотром телевизора или листая ленты социальных сетей
Максимум, что можно себе позволить — живое общение. В противном случае вы будете настолько поглощены происходящим на экране, что мозг будет сконцентрирован только на обработке полученной информации вместо того, чтобы быть сосредоточенным на тщательном измельчении пищи. Это, кстати, одна из распространённых причин переедания
• старайтесь жевать плотные кусочки еды не менее 30 раз
Да, вначале это потребует от вас усилий, ведь вам нужно будет вести счёт своим жевательным движениям. Однако по мере выработки привычки надобность считать отпадёт сама по себе
• не проглатывайте еду, если чувствуете, что в ней остались крупные кусочки
Надо отметить, что для измельчения некоторых продуктов недостаточно и 30 жевательных движений (например, это касается мяса)
• крупные куски пищи режьте ножом на небольшие кусочки, которые легко помещаются в рот
• старайтесь не пить жидкость во время жевания (исключение — несколько глотков чистой воды)
Не рекомендуется также запивать сразу после проглатывания пищи. Кстати говоря, потребность запить чаще всего и возникает вследствие того, что мы плохо пережевали пищу
Как видите, ничего сложного. Повторюсь, всё дело в том, как скоро вы сможете выработать у себя эту привычку. Самое сложное, пожалуй, приучить себя долго пережёвывать каждый кусочек. Эта задача требует осознанности. Но есть небольшой лайфхак, которым я с удовольствием с вами поделюсь: после того, как вы сняли с вилки очередной кусочек пищи, сразу отложите вилку в сторону. Не держите ее в руках на протяжении всей трапезы! Так у вас не будет возникать соблазна слишком быстро откусить следующий кусочек.
Ещё раз хочу напомнить, что в желудке зубов нет. От того, насколько качественно вы измельчите пищу зубами, будет зависеть дальнейший процесс пищеварения. Большинство жалоб на тяжесть после еды, чувство раннего насыщения и переполнения в животе как раз таки и обусловлены тем, что плохо измельчённая пища непосильным бременем надолго оседает в желудке. Помните, что жевание — залог нашего здоровья и долголетия!
«Не так страшен чёрт, как его малюют»
Русская пословица
Глава 2. Всё о хеликобактер пилори
В последнее время развилось уж очень много споров вокруг бактерии Helicobacter pylori (далее — H. Pylori). Одни говорят, что трогать её не нужно, потому как она есть абсолютно у каждого человека, и лечить её нет никакого смысла. Другие же, наоборот, настоятельно рекомендуют избавляться от её присутствия в желудке. Кто же прав? Вредна ли H. Pylori? Давайте разбираться.
Опасные эксперименты, или как была открыта H. Pylori
H. Pylori — это спиралевидная бактерия, излюбленным местом обитания которой является желудок. Впервые она была обнаружена в 1875 году, но тогда не существовало условий для того, чтобы вырастить этот микроорганизм на питательной среде и детально его изучить. Потому о находке на какое-то время забыли. В 1979 году австралийский патолог Робин Уоррен вместе с Барри Маршалом наконец смогли выделить и изолировать бактерию из слизистой оболочки желудка. В 1981 году учёные впервые высказали предположение, что именно этот микроб является причиной развития язв желудка и гастритов.
Как можно догадаться, научное сообщество восприняло это открытие без особенного энтузиазма. Дело в том, что на тот момент очень прочно установилась теория, что причиной гастритов и язв служит стресс и погрешности в питании. Кроме того, мало кто мог поверить в то, что может существовать какой-либо микроорганизм, способный сохранить свою жизнедеятельность в кислой среде желудка. Однако ученые не отчаивались, и Барри Маршал провёл очень смелый эксперимент: он выпил содержимое чашки Петри, в которой была H. Pylori, и вскоре у учёного развился самый настоящий гастрит. Весь мир был потрясён результатами этого эксперимента. Учёный решил не останавливаться на достигнутом и пошел дальше. Он показал, что способен излечить свой гастрит с помощью двухнедельного курса метронидазола (противомикробный препарат) и препаратов висмута. Это у него получилось. Впоследствии Маршалу и Уоррену удалось доказать, что именно антибиотики эффективны в лечение многих, если не всех, случаев язвенной болезни желудка и двенадцатиперстной кишки. В 2005 году за свои открытия учёные были удостоены Нобелевской премии по медицине.
Пути передачи инфекции
Источником инфекции H. Pylori являются зараженные люди. Основной путь передачи — внутрисемейный, через предметы быта (например, через общую посуду). Как правило, заражение происходит в детском возрасте. Широта распространения бактерии во многом зависит от скученности проживания, уровня гигиены, доступности центрального водоснабжения. Нередки случаи реинфицирования (повторного заражения) после успешного излечения. Чаще всего реинфицирование тоже носит внутрисемейный характер, то есть, когда лечение проводилось только у одного из членов семьи. Вопрос, может ли передаваться бактерия через пищу, воду, мух и домашних животных, на сегодняшний день остаётся открытым.
Чем опасна H. Pylori
До сегодняшнего дня накопилось очень много доказательств того, что бактерия H. Pylori причиняет нашему здоровью серьёзный ущерб:
• является основной причиной язвенной болезни желудка и двенадцатиперстной кишки
• провоцирует и ускоряет развитие атрофического гастрита
• вызывает кишечную метаплазию слизистой оболочки желудка, что впоследствии может стать причиной рака желудка
Согласно данным официальной статистики, бактерия H. Pylori повышает риск развития рака желудка на 1.5—2%. Однако, если у кого-либо из кровных родственников в анамнезе был рак желудка, эта цифра повышается в разы
• может быть причиной диспепсических расстройств: боли в верхней половине живота, чувства жжения, распирания и переполнения после еды и т. д.
• может быть причиной кожных заболеваний (акне, угревая сыпь и т.д.)
Кому показан скрининг, или обследование
на наличие H. Pylori
Был определён круг лиц, которым необходимо проведение обследования на наличие H. Pylori. Итак, убедиться в наличии/отсутствии бактерии необходимо в следующих случаях:
• наличие язвенной болезни желудка или двенадцатиперстной кишки
• наличие атрофического гастрита или кишечной метаплазии слизистой оболочки желудка
• наличие MALT- лимфомы
• присутствие симптомов диспепсии (о них шла речь выше)
• перенесённая операция по поводу злокачественного новообразования желудка
• необходимость длительного приёма ИПП — ингибиторов протоновой помпы (омез, нексиум, эманера и т.д.)
Такая необходимость часто возникает в случае ГЭРБ — гастроэзофагеальной рефлюксной болезни, когда кислое желудочное содержимое забрасывается в пищевод
• необходимость длительного приёма НПВС — нестероидных противовоспалительных препаратов
Такая необходимость чаще всего бывает у больных кардиологического профиля (им показан приём аспирина) и лиц с заболеваниями суставов (им часто показан приём противовоспалительных обезболивающих препаратов по типу диклофенака, кетонала, мелоксикама, нимесила и т.д.)
• необходимость длительного приёма антикоагулянтов (препараты для «разжижения» крови: ксарелто, эликвис, прадакса и др.)
• железодефицитная анемия неясного происхождения
• дефицит витамина В12
• наличие рака желудка у кого-либо из кровных родственников
Кому показано лечение
На сегодняшний день официальные клинические рекомендации дают однозначный и жёсткий ответ: эрадикация (так называется лечение бактерии H. Pylori) должна быть предложена всем инфицированным лицам. То есть, если H. Pylori найдена, она должна быть уничтожена, у всех без исключения. Тем не менее, в клинической практике существуют некоторые нюансы, о которых упомяну позже.
Несколько лет назад по этому поводу было другое мнение, и эрадикация проводилась исключительно по показаниям. Чаще всего такими показаниями была язвенная болезнь желудка и двенадцатиперстной кишки, а также атрофический гастрит.
Как выявить бактерию H. Pylori. Методы диагностики
На сегодняшний день существует несколько способов обнаружения бактерии H. Pylori:
Гистологический метод. Это выявление H. pylori в биоптатах слизистой оболочки антрального отдела и тела желудка. Методика подразумевает собой взятие кусочков ткани желудка (биоптата) во время проведения ФГДС. Для полноценной гистологической оценки H. Pylori рекомендуется взятие двух кусочков слизистой из антрального отдела желудка, двух — из тела и один из угла желудка (всего необходимо взять 5 биоптатов; это методика биопсии по системе OLGA). На практике, конечно же, такое количество берётся крайне редко. Гистологический метод является одним из самых точных. Минус метода в его инвазивности, то есть необходимости введения эндоскопа в желудок.
13С-уреазный дыхательный тест. Метод основан на анализе в пробах выдыхаемого воздуха специального реагента, содержание которого изменяется под действием уреазы — фермента, выделяемого H. Pylori. Это очень хороший метод, потому как обладает высоким уровнем чувствительности (до 95%) и специфичности (95—100%). Помимо наличия бактерии он способен определить её количество. 13С-уреазный дыхательный тест подходит как для первичной диагностики инфицирования H. Pylori, так и для оценки эффективности лечения после эрадикации. Минус метода состоит в том, что он доступен далеко не в каждой лаборатории.
Важно! Перед проведением 13С-уреазного дыхательного теста строго должны быть соблюдены следующие условия:
не есть за 6 часов до исследования, разрешён приём только негазированной воды
проводить исследование не ранее, чем через 6 недель после окончания приёма антибиотиков (по любому поводу) и препаратов висмута (де-нол, улькавис)
за 2 недели до исследования перестать принимать ИПП (омез, разо, нексиум и т.д.) и блокаторов Н2-гистаминовых рецепторов (ранитидин, фамотидин и др.)
проходить исследование не ранее, чем через 24 часа после проведения ФГДС или до проведения исследования
Быстрый уреазный тест. Это метод, в ходе которого определяют активность уреазы в биоптате слизистой оболочки желудка. Не является надёжным методом, часто даёт ложноположительные результаты. В своей клинической практике никогда не ориентируюсь на него.
Выявления антигена H. Pylori в кале. Наряду с гистологическим методом, на сегодняшний день является одним из самых точных. Подходит как для первичной диагностики инфицирования H. Pylori, так и для оценки эффективности лечения после эрадикации.
Выявление антител класса IgG к H. Pylori в крови. Может использоваться для диагностики только у ранее нелеченых больных. Важно понимать, что антитела класса IgG остаются в крови человека на длительный промежуток, даже после успешного проведения эрадикации. Данный анализ ни в коем случае не может быть использован для оценки эффективности лечения.
Бактериологический метод диагностики, или посев на питательную среду с определением чувствительности к антибиотикам. Метод интересен скорее в академических целях (в научных исследованиях) и не внедрён в широкую клиническую практику.
Таким образом, предпочтительными методами диагностики H. Pylori является 13С-уреазный дыхательный тест и определение антигена H. Pylori в кале. А в том случае, если пациенту показано проведение ФГДС, наличие H. Pylori определяют гистологическим методом.
В случае выявления хеликобактериоза у одного из членов семьи важно, чтобы обследовалась вся семья. Это положение звучит сейчас во всех клинических рекомендациях. Такая мера поможет предотвратить распространение инфекции и повторное заражение внутри семьи.
Лечение H. Pylori
Лечение инфекции H. Pylori должно проводиться только под наблюдением гастроэнтеролога или терапевта. Заниматься самолечением в данной ситуации недопустимо! Для лечения используются специальные схемы эрадикации, которые подразумевают приём нескольких антибактериальных препаратов строго в течение 14 дней, а также препараты из группы ингибиторов протоновой помпы, препараты висмута, пробиотики и т. д. Схема лечения подбирается индивидуально для каждого пациента, в зависимости от конкретных медицинских показаний и особенностей пациента. Спустя некоторое время после эрадикации необходимо убедиться в эффективности лечения. С этой целью используется 13С-уреазный дыхательный тест и определение антигена H. Pylori в кале. К сожалению, у некоторых пациентов бактерия H. Pylori устойчива к первой линии терапии (во многом это обусловлено бесконтрольным приёмом антибиотиков), и тогда возникает необходимость во второй или, даже, третьей линии терапии. Но, к счастью, это встречается не так часто. К примеру, лично в моей практике подобное встречалось лишь дважды. Контроль эффективности лечения необходимо производить не ранее, чем через 4 недели после окончания эрадикационной терапии.
«Никто не способен так умиротворить душу, как желудок»
Виктор Фрайда, член Российского союза писателей
Глава 3. Кислотность желудка
Довольно часто на приёме пациенты с заболеваниями ЖКТ интересуются вопросом, что такое кислотность желудка и как её проверить. Интерес к данной теме подогревается в различных СМИ и сети Интернет. Особенно меня «радуют» яркие заголовки по типу «Как проверить кислотность желудка в домашних условиях» или «10 способов повысить кислотность подручными средствами». Уж чего там только нет! При этом большинство информации по данному вопросу является, мягко говоря, ложной. А советы, которые авторы рекомендуют внедрить в жизнь, могут быть вредны для вашего здоровья. Именно поэтому я решила посвятить этому вопросу целую главу, чтобы у вас не осталось пробелов в данной теме.
Что создает кислотность в желудке? Конечно же, соляная кислота. Благодаря ей рН желудка поддерживается в норме на отметке 1.5—2, что соответствует кислой среде. Надо отметить, что в разных отделах желудка кислотность не одинакова. Зачем же это нужно?
Во-первых: кислая среда в желудке создаёт необходимые условия для того, чтобы пищеварительные ферменты из неактивной формы переходили в активную и осуществляли пищеварение. К примеру, фермент, расщепляющий в желудке белок, пепсин, вырабатывается в неактивной форме пепсиногена, и только в кислой среде он становится «работоспособным». Сразу делаем вывод: в случае пониженной кислотности переваривание белка очень сильно страдает. Известно, что при рН более 4 (это уже ближе к слабокислой среде) пепсиноген и вовсе не будет активироваться. Это приведет к тому, что не будет происходить расщепление белковых молекул. Далее они в малоизменённом виде будут проходить в тонкий кишечник и, не всосавшись там, попадут в толстую кишку. Там белок подвергнется процессу гниения, отравляя организм продуктами распада и создавая антигенную нагрузку на иммунную систему. Думаю, не стоит долго останавливаться на том, к каким последствиям это приведёт.
Во-вторых: соляная кислота служит превосходным антисептиком, который защищает желудок и другие отделы пищеварительного тракта от синдрома избыточного бактериального роста, то есть от перенаселения микробами. Проще говоря, соляная кислота служит так называемым первичным стерилизационным агентом.
И третья, одна из наиболее важных функций соляной кислоты. Выделение панкреатического сока и желчи возможно только в случае поступления из желудка в двенадцатиперстную кишку кислого содержимого! Соляная кислота стимулирует выработку холецистокинина — специального вещества, которое стимулирует сокращение желчного пузыря и выделение желчи. Из этого следует вывод: кислая среда в желудке — ключевое условие дальнейшего процесса переваривания пищи.
Кроме того, именно в кислой среде происходит всасывание ряда важных витаминов и минералов в желудке. Особенно это касается витамина В12 и фолатов.
Причины пониженной кислотности желудка
Гипоацидность, или пониженная кислотность желудка — это очень нехорошее состояние, которое помимо неприятных симптомов может привести к предраковым заболеваниям желудка. Гипоацидность довольно широко распространена среди населения разных возрастных групп. Могу предположить, что частота ее встречаемости будет расти и дальше.
Интересный факт. Было подсчитано, что у мужчин количество париетальных клеток, вырабатывающих соляную кислоту, почти в полтора раза больше, чем у женщин. Таким образом, представительницы слабого пола страдают от пониженной кислотности желудка несколько чаще, нежели мужчины.
Каковы же причины пониженной кислотности?
• прием ингибиторов протоновой помпы (ИПП) — препаратов, которые блокируют выделение соляной кислоты
Каждый из вас хотя бы раз в жизни «пропивал» омез, не так ли? Препараты данной группы назначаются коллегами направо и налево. Пациент сделал ФГДС и в заключении написали «хронический гастрит»? — ИПП. Болит живот? — ИПП. Планируется приём обезболивающих препаратов из группы нестероидных противовоспалительных (например, диклофенак, кетонал, нимесил и т.д.)? — ИПП. Показан приём аспирина по поводу кардиологического заболевания? — ИПП. Спросили в аптеке, что попить от желудка? — Конечно же ИПП! Очень часто доходит до абсурдного и необоснованного назначения этой группы медикаментов. И назначают ведь на приличный срок, чаще всего месяц. Меня, как гастроэнтеролога, эта ситуация приводит в негодование, потому как разбираться потом с последствиями гипоацидности крайне сложно и долго. Ингибиторы протоновой помпы — очень хорошие и действенные средства. Но принимать их необходимо исключительно по медицинским показаниям!
• Возраст
Это, пожалуй, самая основная причина гипоацидности. И в этом нет ничего удивительного, ведь с возрастом уменьшается количество клеток, которые выделяют соляную кислоту
• злоупотребление антацидами и альгинатами — препаратами, которые на время устраняют изжогу
Это всем известные альмагели, ренни, фосфалюгели и т. д.
• наличие инфекции Helicobacter pylori
• хронические воспалительные заболевания желудка
Симптомы пониженной кислотности
Каких-то строго специфичных для гипоацидности признаков не существует. Чаще всего это состояние проявляется симптомокомплексом, в который входит:
• чувство тяжести после обычного приёма пищи
• неприятный запах изо рта, который не связан со здоровьем ротовой полости
• отрыжка с тухлым запахом
• нарушение стула (чаще всего это запор)
• тошнота
• вздутие живота, повышенное газообразование
• плохой аппетит
Еще раз повторюсь, что эти симптомы не являются специфичными только для пониженной кислотности и могут встречаться при других заболеваниях желудочно-кишечного тракта. Крайне не рекомендую заниматься самодиагностикой и самолечением. Если вас тревожат какие-либо из перечисленных симптомов, лучше обратиться к специалисту.
Диагностика желудочной кислотности
Чего только не встретишь в сети по запросу «как проверить кислотность желудка»! Например, мне попалась статья, в которой автор приводит безопасный, по его мнению, и надёжный способ проверки желудочной кислотности в домашних условиях. Он рекомендует выпить натощак разбавленный водой яблочный уксус и понаблюдать за своими ощущениями. Могу заверить, после таких экспериментов за вами могут продолжить наблюдение в больнице… Да уж, ничего «безопаснее» и не придумаешь. Шутки ради я пошла дальше и помониторила, какие же способы проверки кислотности предлагают в Интернете. Вот наиболее топовые:
• на первом месте — способ, о котором я упомянула выше: выпить разбавленный яблочный уксус
Авторы уверяют, что если вы страдаете от пониженной кислотности, то после уксуса вы сразу почувствуете себя лучше и тягостные ощущения в желудке пройдут
• выпить натощак стакан свежевыжатого сока из яблок
Далее — цитирую: «Возник дискомфорт или боль в желудке? Кислотность повышена. Всё в порядке? Количество кислоты, скорее всего, в норме. Хочется еще сока? Понижена»
Как видите, всё очень просто:) Не могу не отдать должное, данный способ хотя бы безопасен и точно не принесёт вреда
• выпить натощак чайную ложку соды, растворённую в стакане тёплой воды
Авторы заверяют, что если при этом у вас нет отрыжки, то, скорее всего, кислотность понижена
Конечно же, данные способы проверки желудочной кислотности являются, мягко скажем, ложными и практически не имеют ничего общего с истинным показателем рН в желудке.
На сегодняшний день наиболее информативным и физиологичным методом диагностики кислотности является внутрижелудочная рН-метрия. Этот способ подразумевает введение в полость желудка специальных приборов — ацидогастромеров, которые снабжены рН-зондами с одним или несколькими датчиками, измеряющими рН в разных зонах желудка. В зависимости от поставленной задачи выделяют несколько видов рН-метрии:
• суточная рН-метрия
• кратковременная рН-метрия
• экспресс рН-метрия
Хочу отметить, что данная диагностическая процедура используется на практике достаточно редко. С одной стороны, это связано с ее технической сложностью. А с другой стороны, на практике не так часто встречаются случаи, когда необходимо точно знать рН желудочного сока.
Также можно определять кислотность по степени окрашивания мочи. Для этого используют специальные тест-системы с ионообменными смолами типа «Гастротест», «Ацидотест» и другие. Однако, данная методика также не вошла в широкую практику, так как точность такого определения рН очень мала.
«Моя личность одним гастритом не исчерпывается»
Цитата из фильма
«Приходи на меня посмотреть»
Глава 4. Хронический гастрит: болезнь, которая не вызывает болей в животе. Удобный диагноз
Довольно часто ко мне на консультацию обращаются пациенты, которые думают, что страдают от хронического гастрита. Это звучит приблизительно так: «Доктор, у меня много лет хронический гастрит, и я решил проверить желудок». Или так: «Доктор, у меня живот болит, наверно гастрит обострился». И на мое замечание, что гастрит не может «обостряться» или вызвать боли в животе, у пациентов появляется искреннее недоумение и, порой, недоверие. «Как так, я много лет болею, и все доктора до вас говорили раз в год проверять желудок и весной/осенью пропивать омез!» — негодует мой пациент. Что ж, давайте будем разбираться.
В нашей стране, к сожалению, большинство врачей до сих пор активно пользуются данными устаревшей гастроэнтерологии. И страдают от этого, в первую очередь, пациенты. Как минимум оттого, что раз в год абсолютно без надобности проходят малоприятную процедуру гастроскопии.
Пациенты могут длительное время ходить по врачам с одними и теми же жалобами на тяжесть/боль/жжение в эпигастрии (верхней половине живота), чувство раннего насыщения или переполнения в желудке. Как правило, после врачебного приёма такой пациент выходит с диагнозом «Хронический гастрит в стадии обострения». И это неправильно, поскольку указанный мною симптомокомплекс чаще всего свидетельствует о наличии функционального расстройства пищеварения. Функциональное расстройство — это такое состояние, при котором структура желудка и кишечника не повреждена (отсутствуют эрозии/язвы/воспаление), а жалобы на дискомфорт есть. Подробнее о функциональных расстройствах расскажу в следующих статьях.
Уже довольно давно ученые пришли к выводу и доказали, что хронический гастрит — это заболевание, которое протекает бессимптомно. Все дело в том, что слизистая оболочка желудка не имеет болевых нервных окончаний и поэтому не может болеть. Соответственно, хронический гастрит не может обостряться или уходить в ремиссию. И, самое главное, хронический гастрит — это исключительно морфологический диагноз, то есть для его постановки необходимо отщипнуть кусочек слизистой оболочки желудка и под микроскопом увидеть в нем воспалительный процесс. Вот такая история. Подчеркиваю ваше внимание, что без гистологического исследования диагноз хронического гастрита неправомочен! Таким образом, если после ФГДС врач пишет вам заключение «хронический гастрит», это абсолютно ни о чем не свидетельствует. Есть гастрит или нет, будет решать врач-морфолог, который исследует биоптат вашего желудка под микроскопом. «На глаз» этот диагноз не ставят.
К сожалению, на практике я вижу совсем иную картину. Диагноз хронического гастрита ставят всем, кто прошел ФГДС или просто пожаловался на боли в верхней половине живота. Назначаются какие-то «волшебные» препараты для излечения несуществующего недуга, строгое воздержание в питании… Как-то ко мне на консультацию обратился мужчина, которому после проведения ФГДС рекомендовали голодать в течении недели дабы вылечить обострение хронического гастрита. Рекомендация основывалась только на том, что врач, который проводил эндоскопию, в заключении написал «Признаки обострения хронического гастрита». Никакой биопсии не проводилось для уточнения диагноза. И будет справедливо заметить, что даже если бы её провели и подтвердили наличие хронического воспаления в слизистой оболочке желудка, ни о каком голодании речи просто быть не может!
Поэтому, дорогие друзья, не спешите огорчаться, если после ФГДС вам «пришили» диагноз «Хронический гастрит». И помните, что жалобы на дискомфорт в верхней половине живота (жжение/боли/тяжесть/тошнота/чувство переполнения и распирания после еды) вызваны отнюдь не хроническим гастритом. И с этим нужно обязательно разбираться.
«Прогноз будущего достовернее после диагноза настоящему»
Евгений Ханкин
Глава 5. Атрофический гастрит: приговор или нет?
Продолжаем беседу о хроническом гастрите. В этой главе поговорим о том, что такое хронический атрофический гастрит.
Всё чаще и чаще ко мне стали обращаться пациенты, которые хотят проверить желудок. На мой вопрос «Вас что-то беспокоит?» ответ практически всегда один и тот же: «Нет, я просто хочу проверить. Вдруг у меня там атрофия или рак. Я прочитала в Интернете, что…» и далее следует перечень страшилок о том, чем может быть опасен атрофический гастрит. И так сплошь и рядом. Что ж, давайте будем разбираться.
Атрофия — это один из этапов так называемого перерождения слизистой оболочки желудка. Атрофический гастрит характеризуется утратой желудочных желёз. С годами наш организм понемногу стареет и увядает. То же происходит и со слизистой оболочкой желудка. Каскад превращений слизистой был описан еще в 1975 году. Он включает следующие стадии: нормальный эпителий — хронический неатрофический гастрит — атрофический гастрит — кишечная метаплазия — кишечная дисплазия — рак желудка. Важно понимать, что наличие атрофии и кишечной метаплазии слизистой оболочки желудка — это так называемая точка невозврата. Изменения уже произошли, и повернуть время вспять не получится. Отсюда делаем важный вывод: вылечить атрофию и кишечную метаплазию нельзя. Страшно? Разбираемся дальше.
Причины атрофического гастрита
Считается, что основной причиной формирования атрофического гастрита является бактерия Helicobacter pylori. Длительно сохраняющийся активный гастрит, ассоциированный с Helicobacter pylori, создает условия для развития атрофии. Так, по результатам 10-летнего наблюдения больных хеликобактерным гастритом, атрофия выявлена у 6% пациентов через 2 года, у 22% — через 4 года, у 34% — через 6 лет и у 43% — через 10 лет наблюдения, при этом в группе контроля (то есть в группе, где отсутствовало инфицирование Helicobacter pylori) атрофия не развивалась. Согласитесь, есть о чем задуматься. Именно поэтому в настоящее время эрадикация (так на врачебном языке называется лечение от Helicobacter pylori) показана абсолютно всем пациентам, у которых в желудке имеется данная бактерия.
Есть и другая причина развития атрофии — аутоиммунный гастрит. Однако это заболевание встречается крайне редко. В числе прочего в качестве возможных факторов риска атрофии слизистой желудка называют курение, употребление алкоголя, избыточное употребление поваренной соли и заброс желчи в желудок.
Диагностика хронического атрофического гастрита
Единственным и «золотым» стандартом диагностики хронического гастрита является гистологический: во время гастроскопии берётся биопсия из нескольких отделов желудка, после чего кусочки ткани подвергаются тщательному микроскопическому исследованию. Для максимально точной диагностики биопсия должна быть взята из 5 участков желудка. К сожалению, в клинической практике это делают крайне редко.
Кроме того, была разработана серологическая диагностика атрофического гастрита — гастропанель. Это анализ, который можно использовать в качестве своеобразного скрининга атрофии. Он включает в себя определение Ig G (антитела) к H. pylori, гастрин-17, пепсиногены I и II. Что же это за анализ?
Пепсиноген — это предшественник пепсина. Пепсиноген I выделяется только клетками тела желудка, и, следовательно, по его концентрации в крови можно судить о состоянии слизистой тела желудка. Что касается пепсиногена II, то он выделяется не только клетками тела желудка, но еще и в кардиальном и пилорическом отделе. При развитии атрофии концентрация пепсиногена I снижается. Более точно степень «тяжести» и распространения атрофии отображает соотношение пепсиноген I / пепсиноген II.
Гастрин — это гормон, который стимулирует выработку соляной кислоты и пепсина. Гастрин-17 — одна из разновидностей гастрина, который вырабатывается клетками антрального отдела желудка и поэтому является специфическим индикатором состояния слизистой оболочки антрального отдела желудка. При атрофическом гастрите антрального отдела желудка концентрация гастрина-17 в крови снижается.
Теперь давайте окунёмся в наши реалии. Из-за того, что многие специалисты до сих пор пользуются устаревшими концепциями гастроэнтерологии, диагноз атрофического гастрита у нас чаще всего ставится «на глаз». Врач-эндоскопист не может ставить данный диагноз! Истончение слизистой и усиление сосудистого рисунка, которые видит эндоскопист, далеко не в каждом случае свидетельствуют о наличии атрофии. Подтвердить диагноз может только гистологическое исследование!
Атрофический гастрит: осложнения. Рак желудка
Пациенты с доказанными гистологически атрофическим гастритом и кишечной метаплазией эпителия относятся к группе риска по возникновению раковых заболеваний желудка. Однако риск рака желудка у пациентов с атрофическим гастритом составляет 0.1—0.3% ежегодно. К примеру, такой же риск превращения в рак пищевода Баррета (заболевание пищевода) и аденом толстой кишки. Конечно, многое зависит от наличия факторов риска и наследственности. Но паниковать точно не стоит. Многие люди десятилетиями наблюдаются с атрофией и кишечной метаплазией, и ничего страшного с ними не случается. Что касается наблюдения, то кратность повторения ФГДС с биопсией для каждого пациента разнится и зависит от индивидуальных особенностей. В большинстве случаев достаточно проходить обследование 1 раз в 3 года. Что касается случаев лёгкой атрофии (по данным гистологического исследования), то она и вовсе не подлежит наблюдению. Только люди с тяжелой атрофией (3 и 4 стадии по данным гистологического исследования) подлежат более частому обследованию
А теперь то, о чем вам практически не говорят на приёме. Пациенты с атрофическим гастритом должны регулярно (хотя бы 1 раз в год) проверять у себя уровень витамина В12 и сывороточного железа. Особенно это касается случаев, когда атрофия преобладает в теле желудка. Практически в половине случаев атрофического гастрита имеет место железодефицитная анемия. Причем, развивается она намного раньше, чем дефицит витамина В12. Само собой, оба состояния (и железодефицит, и дефицит В12) нуждаются в медикаментозной и нутрициологической коррекции), так как могут вызвать очень много проблем со здоровьем.
Лечение атрофического гастрита
Теперь самое интересное: как же вылечить атрофичекий гастрит? Внимательные читатели получили ответ на этот вопрос еще в начале статьи, где я упомянула, что наличие атрофии и кишечной метаплазии слизистой оболочки желудка (само собой, подтверждённые гистологически) — это точка невозврата; изменения уже произошли, и повернуть время вспять не получится. «И что теперь, ничего не делать и ждать, пока наступит рак???» — приблизительно так вы можете отреагировать на мое заключение. Нет, кое-что всё же сделать можно и нужно.
Эрадикация инфекции Helicobacter pylori. Напомню, что данная бактерия очень сильно способствует прогрессированию атрофии. После проведения эрадикационной терапии нужно обязательно проверить её эффективность. Почти уверена, что и об этом вы не слышали. А между тем, существует достаточно высокий процент случаев, когда бактерия проявляет устойчивость к первой линии терапии. Кстати говоря, устойчивость ее отличается в разных регионах нашей страны. Для проверки эффективности можно, например, сдать анализ кала на наличие антигена Helicobacter pylori. Если он не обнаружился, значит, эрадикация прошла успешно, и бактерия убита.
Вот и всё лечение. Препаратов для излечения от атрофии не существует, что бы там не писали в Интернете. Сегодня появляются данные об эффективности использования альфа-глутамил-триптофана и ряда других средств, которые теоретически могут восстановить/улучшить кислотопродукцию в желудке. Но это пока что небольшие исследования, и рекомендовать эти средства всем подряд будет неправильно.
В заключении главы об атрофическом гастрите хочу ещё раз сказать вам, чтоб бояться этого диагноза не нужно, поскольку риск перехода атрофии в рак небольшой (конечно, если нет наследственной предрасположенности и активной инфекции хеликобактер пилори). То, что вы можете сделать уже сегодня для поддержания здоровья желудка — устранить хеликобактерную инфекцию, избавиться от вредных привычек и полноценно питаться.
«Пусть ваша еда станет лекарством»
Гиппократ
Глава 6. Питание при атрофическом гастрите
Когда готовила эту главу, столкнулась с тем, что почти все поисковые запросы «питание при атрофическом гастрите» ведут в никуда. В том смысле, что в подавляющем большинстве русскоязычных статей почти нет полезной информации. Конечно же, за исключением общих фраз по типу «нельзя жареное/кислое/солёное/копчёное» и диеты №2 (к слову, диетические столы по Певзнеру уже давно утратили свою актуальность, поскольку не обеспечивают человека необходимыми питательными веществами, а порой и вовсе не способствуют выздоровлению). Кроме того, разные информационные источники зачастую противоречат друг другу.
В очередной раз убедилась в том, в какой тупик попадают пациенты, когда пытаются самостоятельно искать информацию по поводу диетического питания при тех или иных расстройствах пищеварения. Именно поэтому я решила подготовить данную статью, в которой попытаюсь подробно рассказать об основных аспектах питания при атрофическом гастрите.
Для начала напомню, что атрофический гастрит — это заболевание, которое сопровождается воспалением в слизистой оболочке и приводит к постепенной утрате желудочных желёз. Если площадь такого гастрита обширная, то заболевание будет всегда сопровождаться гипоацидностью (снижением выработки соляной кислоты).
Ранее я уже рассказывала о том, что как такового лечения атрофического гастрита не существует. Атрофия — это стадия обратного развития клеток слизистой оболочки желудка и, по сути, это необратимый процесс.
Еще один момент, который хочу напомнить. Диагноз атрофического гастрита — исключительно гистологический. Это означает, что для его подтверждения необходимо взятие нескольких кусочков слизистой оболочки из разных отделов желудка (в идеале таких кусочков должно быть 5) и тщательное их изучение под микроскопом. Постановка диагноза «атрофический гастрит» на основании одной только гастроскопии (ФГДС), «на глаз», как говорится, недопустима и некорректна.
Очень многих людей волнует вопрос, как же лечить атрофический гастрит. И когда они слышат в ответ, что специального лечения, кроме устранения хеликобактера, не разработано, очень сильно огорчаются. Расценивают это как то, что нужно сидеть, сложа руки, и ждать, пока атрофия перерастёт в рак. Это не так. Успешно проведенная эрадикация (излечение) хеликобактер пилори — прочный залог того, что атрофия перестанет прогрессировать.
Нередко вижу, что при атрофическом гастрите люди годами принимают лекарственные препараты. Чаще всего это препараты висмута (де-нол), ребагит и, конечно же, препараты из группы ингибиторов протоновой помпы (омепразол). Последние почему-то используются особенно часто. Атрофия на фоне такого лечения никуда не денется. И если первые два средства можно считать более-менее безобидными, то последняя группа препаратов может навредить.
Остаётся только одно мероприятие, которое может реально помочь сохранить здоровье слизистой оболочки желудка — нормализовать рацион питания. При атрофическом гастрите это принципиальный момент, поэтому остановимся на нём подробнее.
Про вредные привычки при атрофическом гастрите
Об опасности вредных привычек для нашего здоровья трубят со всех сторон, но не многих это останавливает. В любом случае, считаю нужным сказать, что никотин и другие компоненты табачного дыма воздействуют не только на лёгкие, но и на слизистую оболочку желудка. И до сегодняшнего дня накопилось немало доказательств того, что у курильщиков атрофический гастрит развивается и прогрессирует быстрее, ускоряя формирование злокачественных новообразований. Поэтому задумайтесь.
Это же касается и алкоголя. В 2012 году были опубликованы результаты очень интересного мета-анализа, проведенного I. Tramacere с соавторами. Учёными было проанализировано 34 557 случаев рака желудка, в ходе чего выяснилось, что приём алкоголя в высоких дозах сопряжен с рисками развития рака желудка. Собственно, неудивительно. О вреде алкоголя (особенно в больших дозах) на желудочно-кишечный тракт, как и на организм в целом, известно уже давно.
В 2022 году были опубликованы результаты небольшого отечественного исследования, проведенного М. Н. Бойморудовой. Автор изучала состояние печени и желудка у пациентов, страдающих хроническим алкоголизмом. Было показано, что на фоне алкогольного стеатогепатита (воспаления печени вследствие приёма алкоголя) у 27,8% пациентов наблюдался очаговый атрофический гастрит, и у 34,9% атрофия была диффузной (то есть, распространялась на большом протяжении слизистой оболочки желудка). Отсюда делаем вывод: не следует употреблять алкоголь при наличии атрофического гастрита, если вы хотите сохранить своё здоровье.
Чай и атрофический гастрит
Можно ли при атрофическом гастрите пить чай? Этот вопрос часто слышу на приёме от своих пациентов. Пить чай в кругу друзей и близких — давняя и приятная традиция. Нужно ли от неё отказываться?
В 2000 году японскими учёными во главе с K.Shibata было проведено занимательное исследование о влиянии зелёного чая на слизистую оболочку желудка у 636 человек. Было выявлено, что употребление этого напитка в большом количестве (более 10 чашек в день) ассоциировано с низкими рисками формирования/прогрессирования атрофического гастрита, даже при наличии бактерии хеликобактер пилори.
В мае 2015 года в Diagnostic Microbiology and Infectious Disease был опубликован отчёт, в котором шла речь о том, что как чёрный, так и зелёный чай могут снизить распространённость инфекции хеликобактер пилори. Такая же гипотеза была опубликована в 2014 году во Всемирном журнале гастроэнтерологии. Учёные объясняют влияние чая на хеликобактер тем, что флавониды и полифенолы, содержащиеся в чаях, блокирую действие фермента уреазы — ключевого патогена бактерии, при помощи которого происходит повреждение слизистой оболочки желудка. Кроме того, в чаях (особенно в зелёных) присутствуют катехины — антиоксиданты, которые проникают в клеточные мембраны желудка и нейтрализуют (обезвреживают) свободные радикалы и подавляют активность бактерии.
Вывод: употребление зелёного чая не навредит желудку и не усугубит атрофию. Однако не забываем о том, что употребление зелёного чая в больших количествах может вызвать замедление опорожнения кишечника (запор).
А кофе можно?
А вот по поводу влияния кофе на слизистую оболочку желудка данные довольно противоречивы. В ряде исследований было показано, что употребление кофе в больших количествах (более трёх чашек в день) сопряжено с прогрессированием атрофии слизистой оболочки желудка. В других исследованиях наоборот, не было показано влияния этого напитка на желудок.
В кофе был обнаружен N-метилперидин (NMP) — вещество, которое способно блокировать выделение соляной кислоты в желудке. Считается, что это вещество является «дружественным» для желудка, так как уменьшает его раздражение. NMP формируется только при обжаривании и не содержится в зелёных кофейных зернах. Поэтому, чем сильнее обжарка кофе, тем он безопаснее для желудка.
Моё мнение таково: иногда побаловать себя чашечкой свежесваренного кофе можно. Главное — не пить больше 2—3 порций в день. И, конечно же, речь идёт о натуральном напитке, не растворимом.
Красное мясо и атрофия: есть связь?
Впервые об опасности красного мяса официального заявила Всемирная организация здравоохранения в 2018 году, когда опубликовала данные о том, что продукты из переработанного красного мяса (сосиски, колбасы, копчёности и т.д.) канцерогенны, то есть, могут стать причиной онкологических заболеваний. Это же касалось и не переработанного мяса.
До сегодняшнего дня накопилось немало исследований, которые доказали связь онкологических заболеваний кишечника и употребления красного мяса. Главным образом, это касается рака ободочной и прямой кишки (колоректальный рак). В частности, ежедневный приём 100 грамм красного мяса повышает риск колоректального рака почти в 1,12 раз, а ежедневное употребление 50 грамм в день переработанного мяса повышает этот риск в 1,17 раз. Но это касается онкологических заболеваний колоректальной зоны; по атрофическому гастриту такие данные пока что отсутствуют. В любом случае, каждый день налегать на красное мясо не стоит, это небезопасно. Всемирная организация здравоохранения не рекомендует съедать более 500 грамм непереработанного красного мяса в неделю.
Соль и атрофический гастрит
Тот факт, что соль является фактором риска предраковых и онкологических заболеваний желудка, известен уже давно. Дело в том, что солёная еда стимулирует активное деление клеток желудка, усиливает выработку гастрина и повышает негативное воздействие бактерии хеликобактер пилори.
В 2017 году было опубликовано исследование, которое помогло оценить взаимосвязь между употреблением соли и предраковыми заболеваниями желудка: атрофическим гастритом и кишечной метаплазией (следующая, более тяжелая стадия перерождения клеток после атрофии). Было обследовано 662 человека. На фоне постоянного употребления соли в больших количествах у 129 человек (29%) был атрофический гастрит, и еще у 112 (16,9%) атрофический гастрит сопровождался появлением кишечной метаплазии. Цифры очень существенные.
Вывод: при атрофическом гастрите употребление соли важно ограничить. Сколько же соли можно есть, не подвергая себя риску? Ответ на этот вопрос нам диктует Всемирная организация здравоохранения: не более 5 граммов в сутки.
Овощи/фрукты и атрофический гастрит
А вот употребление свежих фруктов и овощей защищает слизистую оболочку желудка и предотвращает прогрессирование атрофии. Авторы сходятся во мнении, что это, главным образом, обусловлено высоким содержанием витамина С и бета-каротина в этих продуктах. Регулярное употребление пищевых волокон (клетчатки) также снижает риски прогрессирования атрофии и кишечной метаплазии. Однако из-за пищевой непереносимости (непереносимость FODMAP-углеводов) не каждый может себе позволить регулярно поедать фрукты и овощи в большом количестве. Но это, как говорится, уже другая история.
Исключите трансжиры!
Трансжиры — это очень опасный компонент в продуктах питания и его важно исключить из рациона как при атрофическом гастрите, так и при других расстройствах кишечника. Да и в целом я рекомендую избегать употребления трансжиров всем людям, которые заинтересованы в сохранении своего здоровья.
О трансжирах в последнее время говорят тоже много. Как и глютен, трансжир не был создан специально. Изначально трансжиры создавались в качестве консервантов для жиров, потому как они не портятся, не обладают вкусом и запахом. Продукты, в составе которых имеются трансжиры, хранятся очень долго. И это, конечно же, активно используется в пищевой промышленности.
Трансжиры — самая вредная разновидность жиров. Их производят из растительных жиров при помощи химической реакции гидрогенизации, в ходе которой к жиру добавляется молекула водорода. Благодаря водороду жир застывает при комнатной температуре. Яркий пример трансжира — маргарин.
До сегодняшнего дня накопилось немало данных о том, что трансжиры никак не расщепляются и не усваиваются в процессе пищеварения. Так сложилось эволюционно, что в нашем организме отсутствуют специальные ферменты, которые смогли бы расщепить молекулу трансжира.
Где же содержатся трансжиры? Во всех рафинированных маслах, в маргарине, которые кладут практически во все продукты питания: хлеб, кондитерские изделия, выпечку, колбасы, мясные полуфабрикаты (котлеты, пельмени, биточки) и т. д.
Такие жиры категорически нельзя использовать в приготовлении блюд, особенно для жарки. Трансжиры в дальнейшем приведут к высокому уровню холестерина и росту атеросклеротических бляшек в кровеносных сосудах. А это — основная причина сердечно-сосудистых заболеваний и ранней смерти.
Многие страны сегодня строго ограничивают производство трансжиров. К примеру, с 2018 года в нашей стране трансжир может составлять всего 2% от общего объёма жира в продукте. В Америке запрещено использование трансжиров в объёме больше полграмма на одну порцию продукта. Теперь основной заменой маргарина и других продуктов с трансжирами стали пальмовое и кокосовое масло — источники насыщенных растительных жиров. Но так ли это безопасно? Да, они не так вредны, как трансжиры, но с такой же вероятностью они могут стать причиной атеросклероза и прогрессирования сердечно-сосудистых заболеваний. Именно поэтому Американская ассоциация кардиологов рекомендует отказываться от кокосового и пальмового масел.
Вместе с тем есть целый ряд стран, в которых производство трансжиров не контролируется на законодательном уровне. К ним на 2021 год относится Азербайджан, Пакистан, Австралия, Мексика, Египет, Иран, Эквадор, Корея, Непал.
Вред трансжиров для организма человека заключается в следующих его воздействиях:
• употребление трансжиров приводит к повышению в крови липопротеинов низкой плотности (так называемый «плохой» холестерин, или ЛПНП)
Кроме того, трансжиры могут повреждать эндотелий — внутренний слой кровеносных сосудов, что способствует быстрому прогрессированию атеросклероза и роста бляшек. Этот эффект доказали еще в начале 90-х, в связи с чем с тех пор и продолжается активная кампания на запрет трансжиров в пищевой промышленности
• повышают риски развития инсулинорезистентности и сахарного диабета 2 типа
• провоцируют ожирение печени
В современной медицинской литературе ожирение печени принято называть «Метаболически ассоциированная жировая болезнь печени». На мой взгляд, название идеально сочетается с сутью и происхождением этого недуга — с нарушением метаболизма. Накопление жира в клетках печени приводит к развитию в них воспалительного процесса (стеатогепатит), который в дальнейшем приводит к фиброзу и циррозу печени
• обладают проканцерогенным эффектом (способствуют образованию злокачественных опухолей)
• могут способствовать возникновению аллергических реакций
• поддерживают воспалительный процесс в организме (в том числе и в кишечнике)
Поэтому, перед тем как что-то класть в свою продуктовую корзину, внимательно изучите этикетку. Слово «трансжир» в составе вы вряд ли встретите. Как правило, он скрывается за названием «растительный жир», «гидрогенизированный жир», «жир специального назначения», «кулинарный жир», «сатурированный жир», «модифицированный растительный жир», «фритюрный жир», или «дезодорированное растительное масло».
В каких продуктах больше всего трансжиров:
• фаст-фуд: чипсы, попкорн, гамбургеры, картошка фри, пончики и т. д.
• полуфабрикаты: замороженный котлеты, биточки, чебуреки, пицца, пельмени и т. д.
• майонез и майонезные соусы
• спреды и маргарины
• кондитерские изделия: торты, пирожные, круассаны, шоколадные конфеты, булочки, шоколадные батончики, печенье и т. д.
• сладкие кисломолочные продукты, мороженое
• кофе и горячий шоколад с сухими сливками
• переработанное мясо: сардельки, сосиски, бекон, ветчина, копчёное мясо, колбасы, мясные консервы и т. д.
• сухие смеси для приготовления блинов, кремов, соусов, супов
• творожные продукты и плавленый сыр, которые мы так любим намазывать на хлеб
Как видите, трансжиры могу содержаться в полезных на первый взгляд продуктах питания. Поэтому будьте внимательны при покупке продуктов.
Правила питания при атрофическом гастрите
Основная цель диеты при атрофическом гастрите состоит в том, чтобы облегчить работу желудка и создать оптимальные условия для полноценного усваивания пищи. Помним о том, что в условиях атрофии слизистой, соляной кислоты в желудке вырабатывается меньше. Соответственно, питаться нужно так, чтобы не создавать дополнительную нагрузку на желудок. Что это значит?
• не переедать
Это одно из главных условий при атрофическом гастрите. Помните о том, что при атрофическом гастрите соляной кислоты вырабатывается меньше. Соответственно, с большой порцией будет справиться сложно. Отсюда — тяжесть, вздутие, распирание в верхней половине живота после еды
• тщательно пережёвывайте пищу
Особенно это касается мясных продуктов. Переваривание белка начинается в желудке. От того, насколько тщательно измельчена пища, будет зависеть весь успех пищеварения и всасывания питательных веществ
• в случае, когда атрофия носит диффузный (распространённый) характер, пища должна быть как можно более измельчённой
В идеале — протёртой
• избегайте быстрых перекусов и еды «на бегу»
Это правило плавно вытекает из предыдущего
• соблюдайте промежутки между приёмами пищи
В большинстве случаев они должны составлять 4 часа. Если у вас есть дополнительно проблемы с желчевыводящей системой, тут будет другой подход
• способы кулинарной обработки пищи: на пару, запекание, тушение и отваривание
Жарку нужно исключить
• температура блюд перед употреблением не должна быть слишком горячей или холодной
• будет полезно включить в рацион употребление минеральных вод
Подойдут «Нарзан», «Ессентуки-4» или «Ессентуки-17». Принимать в тёплом виде, за 15—20 минут до приёма пищи. Подойдут также отвар из плодов шиповника, зверобоя, листьев подорожника
Как видите, никакой специальной и мудрёной диеты при атрофическом гастрите не существует. Достаточно придерживаться принципов рационального питания.
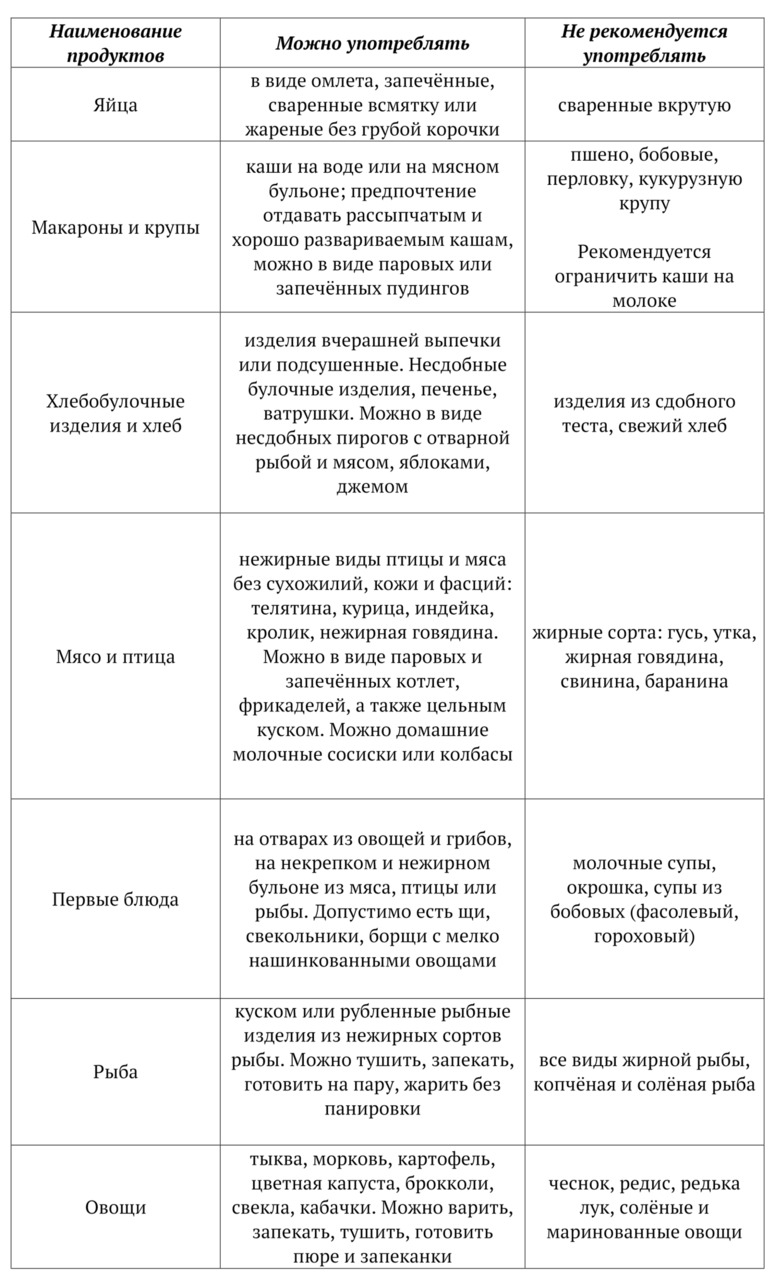
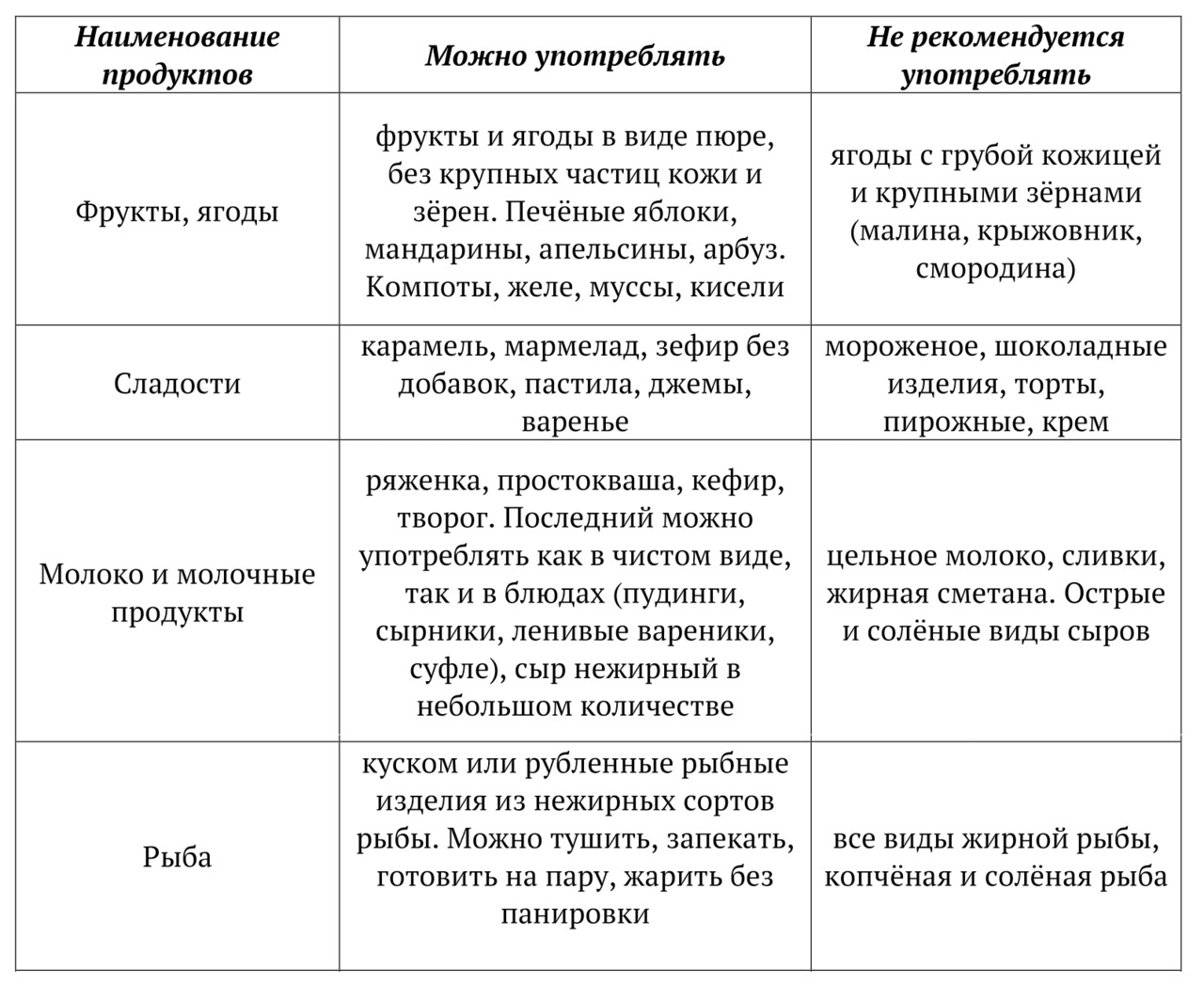
Предлагаю вашему вниманию небольшую таблицу продуктов, в которой перечислены рекомендованные продукты и способы кулинарной обработки пищи при атрофическом гастрите, сопровождающимся снижением кислотности:
Предлагаю вашему вниманию небольшую таблицу продуктов, в которой перечислены рекомендованные продукты и способы кулинарной обработки пищи при атрофическом гастрите, сопровождающимся снижением кислотности:
«Нет растения, чтобы не было лекарственным»
Авиценна
Глава 7. Народное средство для ускорения заживления слизистой оболочки желудка: льняной кисель
Не всегда стандартные схемы лечения помогают 100% восстановить работу органов пищеварения. Существуют простые средства, которые в комплексной терапии оказывают очень благотворный эффект и ускоряют процесс выздоровления. Именно о таком средстве пойдёт речь в посте — о семени льна.
Льняной кисель очень благотворно влияет не только на пищеварительный тракт, но и на весь организм в целом:
— cодержит цинк, омегу-3 и магний
— cодержит в своём составе много полезных слизистых веществ, которые обволакивают и обладают болеутоляющим свойством в отношении слизистой оболочки желудка и кишечника
При наличии воспаления и эрозивно-язвенных процессов слизь из киселя покрывает стенку желудка и кишечника, защищает её от раздражения, способствует быстрой регенерации (восстановлению) и заживлению язв и эрозий. За счёт уменьшения воспалительного процесса существенно уменьшается болевой синдром, что актуально при гастритах, дуоденитах и функциональной диспепсии
— содержит в себе растительный белок
— питает кишечную микрофлору
— очищает организм от шлаков
— содержащаяся омега-3 жирная кислота служит прекрасным антиоксидантом и благотворно влияет на здоровье наших кровеносных сосудов, улучшает липидный обмен и защищает сосудистую стенку от формирования холестериновых бляшек
Кисель из семени льна покрывает слизистую оболочку желудка, предохраняет от раздражений в течение длительного времени, облегчая регенерацию (восстановление) повреждённых тканей, уменьшая воспалительный процесс.
Льняной кисель показан вам, если у вас имеется:
— гастрит
— дуоденит
— ГЭРБ (гастроэзофагеальная рефлюксная болезнь), при которой происходит заброс желудочного содержимого в пищевод)
— функциональная диспепсия
— хронические запоры
— эрозии и язвы желудка и двенадцатиперстной кишки (только в комплексной терапии!)
Приём льняного киселя не показан при:
— остром холецистите
— остром панкреатите
— СИБР/СИГР (синдром избыточного бактериального и/или грибкового роста), поскольку кисель может вызвать усиление урчания и вздутия живота
Рецепт приготовления в мультиварке
— 2 столовые ложки семян льна
— 300 мл воды
— по вкусу можно добавить лимонный сок, мёд и т. д.
Вскипятить воду, можно сразу в мультиварке. Когда перестанет кипеть, всыпать в неё семена льна. Закрыть мультиварку, и выставить следующий режим: 90 градусов на 1 час. Это важно, так как при такой температуре семена льна не будут кипеть, и из них будут выделяться полезные вещества и клейковина, которая будет загустевать без добавления крахмала. Оставить до остывания. По мере остывания кисель будет загустевать. Когда остынет, процедить через сито, добавить лимонный сок, подсластитель и пить по 150 мл 2 раза в день. Семена можно просушить и добавлять в выпечку, т.к. это хороший источник клетчатки.
Если нет мультиварки, можно поступить проще: 1 столовую ложку семян без горки залить стаканом кипятка, дать настояться 60—90 минут, потом процедить и пить.
Важно! Кисель надо пить свежим, поскольку он быстро окисляется на воздухе и теряет часть своих целебных свойств.
Важно! Не принимать одновременно с лекарственными препаратами; соблюдать промежуток между приёмом киселя и лекарств не менее 40 минут.
Курс приёма — 2—3 недели
Не могу о себе сказать, что одобряю народные средства в лечении тех или иных заболеваний. Однако льняной кисель действительно хорошо себя зарекомендовал.
«И богов мучит изжога — от излишних жертвоприношений им»
Андрей Коваль
Глава 8. Изжога
Изжога — крайне неприятный симптом, с которым хотя бы однажды сталкивался каждый из нас. Часто повторяющаяся изжога является признаком гаастроэзофагеальной рефлюксной болезни (далее — ГЭРБ). Между тем, многие люди считают изжогу чем-то безобидным и не приносящим особенного вреда. Во многом это связано с тем, что благодаря Интернету и СМИ все мы давно знаем, как бороться с изжогой: «Изжога настала — момент для гастала», «Ренни: забудь про изжогу» и т. д. То и дело мы видим яркую рекламу с лозунгами избавления от изжоги по телевизору, на билбордах или во всплывающих рекламных окошках в сети. Кажется, что нет ничего проще, чем разжевать мятную таблетку или выпить ложку суспензии при появлении неприятного симптома. Зачем обращаться к врачу, если эффект от таких лекарств наступает уже через несколько минут? Всё ведь очевидно!
Но так ли безопасно просто избавиться от симптома изжоги? Именно об этом и пойдет речь в данной главе.
Как всегда, начать следует с определения. Как бы это банально не звучало, но не всегда люди верно понимают значение термина «изжога». На своих консультативных приёмах я не однократно сталкивалась с тем, что пациент жалуется на изжогу, а когда просишь его своими словами описать свои ощущения, то на самом деле оказывалось, что беспокоит что угодно, но только не изжога. Нередко пациенты за изжогу принимают жжение языка (это может встречаться при В12-дефицитной анемии или ряде стоматологических проблем), боли в грудной клетке (которые в большинстве случаев оказываются проявлением остеохондроза грудного отдела позвоночника), чувство кома в горле (может наблюдаться при увеличении щитовидной железы или как проявление тревожного расстройства — так называемый «истерический ком в горле») и т. д. Как видите, за изжогу принимаются состояния, которые вообще не относятся к патологии желудочно-кишечного тракта.
Итак, что же такое изжога? На самом деле, это тягостное чувство жжения за грудиной и/или «под ложечкой», которое распространяется снизу вверх, иногда сопровождается ощущением кислоты и/или горечи во рту. Во многих случаях изжоге предшествует отрыжка кислым или горьким. Нередко появлению изжоги способствует переедание, употребление некоторых продуктов (чаще всего это сдоба, сладкий болгарский перец, томаты в любом виде и т.д.), алкоголя и курение.
Почему возникает изжога
Чтобы лучше понимать механизм возникновения изжоги, рассмотрим вкратце строение верхнего отдела пищеварительной системы. Пищевод — полый орган, который расположен между глоткой и желудком. Пищевод впадает в желудок под определённым углом (запомним этот факт!). В месте впадения пищевода в желудок находится специальная мышца, которая именуется нижним пищеводным сфинктером (далее — НПС). НПС — это, своего рода, клапан, который, с одной стороны, пропускает пищу и жидкость в желудок, а с другой стороны не допускает обратный заброс кислого желудочного содержимого в пищевод. Под действием различных факторов (о них речь пойдет ниже) НПС расслабляется, и происходит заброс (рефлюкс) кислого содержимого желудка в пищевод, который мы и ощущаем как изжогу.
Причины изжоги
Факторов, которые приводят к расслаблению НПС и появлению изжоги, очень много. Рассмотрим их подробнее:
— нарушение моторики, вследствие чего замедляется опорожнение желудка
Это одна из самых частых причин ГЭРБ и, соответственно, изжоги. Именно поэтому основной упор в лечении ГЭРБ необходимо делать не на борьбу с кислотой, а на улучшение моторики
— повышение внутрибрюшного давления
Чаще всего это бывает при переедании, когда желудок становится заполненным до предела. Усугубить положение может ношение тесной одежды, тугих поясов и т. д.
— избыточный вес и ожирение
— аномалии развития пищевода (короткий пищевод)
— беременность
На поздних сроках изжога появляется достаточно часто
— снижение функции щитовидной железы (гипотиреоз)
— дискинезия пищевода, то есть нарушение перистальтики
— грыжа пищеводного отверстия диафрагмы (далее — ГПОД)
При формировании грыжи НПС перемещается в зону низкого грудного давления, в результате чего перестает плотно смыкаться и провоцирует изжогу. При ГПОД с изжогой бороться особенно сложно; в ряде случаев требуется даже оперативное лечение
— торопливый приём пищи, «еда на бегу»
Во время быстрых приёмов пищи проглатывается большое количество воздуха, в результате чего будет повышаться внутрибрюшное давление и появится изжога
— язвенная болезнь желудка и двенадцатиперстной кишки
— нарушение работы желчевыводящих путей, которое сопровождается застоем в двенадцатиперстной кишке
Нередко это развивается после холецистэктомии — удаления желчного пузыря
— употребление в пищу продуктов, содержащих тугоплавкие жиры (свинина, баранина), мучных изделий (особенно сдобных), острых и кислых приправ, специй, жареных блюд
Указанные продукты надолго задерживают пищевые массы в желудке и повышают внутрибрюшное давление
— злоупотреблении кофе и крепким чаем
— приём медикаментов
Есть ряд препаратов, которые могут вызвать снижение тонуса НПС. К ним относятся: нитраты, некоторые бета-адреноблокаторы, антагонисты кальция группы нифедипина, теофиллин, прогестерон, антидепрессанты
Обследование при изжоге
План обследования при изжоге составляется индивидуально для каждого пациента с учетом клинических особенностей, наличия сопутствующих заболеваний и т. д. Но в любом случае при повторяющейся изжоге в обязательном порядке нужно пройти фиброгастродуоденоскопию (далее — ФГДС). Дело в том, что частые забросы кислоты в пищевод могут вызвать эзофагит — воспаление слизистой оболочки пищевода. В запущенных случаях на воспалённом пищеводе формируются эрозии. И если на этом этапе не принять меры, воспаление перейдет в хроническую форму и однажды станет причиной пищевода Баррета — предракового заболевания.
Как лечить изжогу
Изжога может быть признаком целого ряда заболеваний: ГЭРБ (чаще всего), ГПОД, язвенная болезнь желудка и двенадцатиперстной кишки, хронический холецистит, хронический панкреатит, дискинезия желчевыводящих путей, онкологические заболевания желудка. Думаю, что не нужно лишний раз объяснять важность своевременного обследования при изжоге. Необходимо понимать, что простое устранение изжоги разрекламированными препаратами может украсть драгоценное время у вашего здоровья. Тактика лечения изжоги будет различаться в зависимости от того, какое заболевание её вызвало. Повторюсь: нужно делать акцент не на устранение симптома изжоги, а на первопричину, ее вызвавшую.
Между тем, в комплексном лечении требуется, в том числе, и устранение неприятного симптома, поскольку жжение в груди зачастую очень интенсивно и причиняет человеку сильный дискомфорт. На сегодняшний день для борьбы с изжогой чаще всего используется две группы препаратов:
— Антациды (альмагель, альмагель НЕО, фосфалюгель, ренни, гастал и т.д.). Механизм действия антацидных препаратов основан на их способности нейтрализовать соляную кислоту. Приятный вкус, обилие лекарственных форм, доступная цена и скорое устранение изжоги нередко приводят к тому, что антациды принимаются пациентами бесконтрольно. И это не есть хорошо, так как при длительном приеме эти препараты могут вызвать ряд побочных эффектов. Существует несколько разновидностей антацидов: всасывающиеся (натрия гидрокарбонат — сода, кальция карбонат, магния окись и др.) и невсасывающиеся. К счастью, всасывающиеся антациды ушли из клинической практики. Дело в том, что они, во-первых, дают очень непродолжительный эффект, а во-вторых, в результате их действия образуется углекислота, что вызывает отрыжку, сильное вздутие живота и еще большее усиление изжоги. Кроме того, использование этих антацидов провоцирует «феномен рикошета» — усиление секреции соляной кислоты, что недопустимо при изжоге. Также давно известно, что приём соды вызывает грубые нарушения водно-солевого обмена и может привести к отёкам и повышению артериального давления. Именно поэтому использовать в домашних условиях соду для устранения изжоги просто недопустимо! Это может нанести серьёзный вред вашему здоровью! Что касается невсасывающихся антацидов, то они являются более-менее безопасными, но также обладают побочными эффектами — могут влиять на минеральный обмен. Не рекомендуется применять антациды более 5—7 дней подряд.
— Альгинаты (гевискон, гевискон форте). Препараты данной группы изготовлены из альгиновой кислоты, которую получают из морских водорослей. Механизм действия этих препаратов основан на формировании механического барьера-плота, который держится на поверхности желудочного содержимого и не дает ему попадать в пищевод. Что важно, при этом не страдает процесс выработки соляной кислоты, так необходимой для адекватного пищеварения. Помимо защиты от заброса, альгинаты обладают целым спектром других полезных свойств: улучшают моторику, обволакивают и защищают слизистую желудка, оказывают лёгкий слабительный эффект. Важным преимуществом альгинатов является отсутствие побочных эффектов, благодаря чему их можно использовать неопределённо долго. Кроме того, альгинаты допустимо применять во время беременности и у детей. В своей работе для устранения изжоги я чаще всего использую именно альгинаты. Во-первых, они прекрасно справляются со своей основной функцией — быстро и надёжно устраняют изжогу. Во-вторых, они являются действительно безопасной группой препаратов. В-третьих, что важно для пациентов: существуют различные формы выпуска альгинатных препаратов (однодозовые пакетики-саше, жевательные таблетки, суспензия), что обусловливает удобство их применения.
Ещё раз хочу подчеркнуть ваше внимание, что ни антациды, ни альгинаты не устраняют причину изжоги, а только на время облегчают симптомы.
Профилактика изжоги
Независимо от того, какое заболевание вызвало изжогу, есть комплекс профилактических мер, которые могут заметно сократить интенсивность и частоту появления изжоги. К таким мерам относится:
— Коррекция питания. Это один из ключевых профилактических аспектов изжоги. Известно, что есть ряд пищевых продуктов, которые способны расслаблять НПС и приводить к изжоге. К таким продуктам относятся сладкий болгарский перец, цитрусовые, томаты в любом виде (особенно томатные соусы, томатная паста, кетчуп), продукты с высоким содержанием тугоплавких жиров (баранина, свинина, жирная говядина), шоколад, кофе, кислые фрукты и соки, сдобные изделия, алкоголь (особенно газированный и красное вино), чеснок, зеленый лук. Важно избегать переедания и не принимать пищу позже, чем за 2 часа до сна. Питаться нужно 3—4 раза в день, обычными порциями, не спеша, тщательно пережёвывая каждый кусочек. Что касается перекусов, то при наличии частой изжоги их лучше избегать. Температура блюд не должна быть слишком холодной или слишком горячей, в идеале еда должна быть комнатной температуры. Недопустимо после трапезы ложиться или работать в наклоне — это создаст благоприятные условия для заброса желудочного содержимого в пищевод. Жарку как способ кулинарной обработки пищи лучше полностью исключить.
Ещё одно простое средство профилактики изжоги — не комбинировать за один приём пищи основное блюдо (например, кашу с мясом) и сладкие блюда (фрукты, десерты) и напитки. Это же касается привычки запивать еду сладким чаем/кофе/соками и другими сладкими напитками.
— Отказ от курения. Содержащиеся в табачном дыме никотин и другие вещества способны снижать тонус НПС.
— Нормализация массы тела. Люди, которые имеют ожирение или избыточную массу тела, намного чаще страдают изжогой. Порой снизить вес тела — это единственное мероприятие, которого достаточно для устранения изжоги.
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.